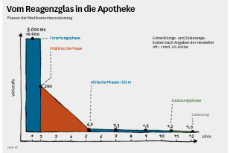
Der erste Aufschlag ist gemacht: Seit dem 8. Oktober 2014 ist der Referentenentwurf zum Gesetz zur Stärkung der Versorgung in der gesetzlichen Krankenversicherung (GKV-VSG) im Umlauf. Damit will Bundesgesundheitsminister Hermann Gröhe (CDU) den Herausforderungen des deutschen Gesundheitssystems begegnen, wie er Anfang September 2014 in seiner Bundestagsrede betonte: „Ich möchte die gesundheitliche Versorgung der Menschen im Kontext des demografischen Wandels weiterentwickeln und um neue Instrumente ergänzen.“ Doch was genau ist geplant, und wie sind die Reaktionen? ersatzkasse magazin. hat sich umgehört: Akteure aus dem Gesundheitswesen nehmen Stellung zu spezifischen Vorhaben des GKV-VSG.
Wird durch die vorgesehenen Regelungen im GKV-VSG die Versorgung der Patienten im ländlichen Raum tatsächlich gestärkt bzw. Überversorgung in Ballungsgebieten abgebaut?
Ulrike Elsner, Vorstandsvorsitzende des Verbandes der Ersatzkassen e. V. (vdek): Mit der stärkeren Einbindung von Krankenhäusern in den Notfalldienst und besseren Rahmenbedingungen für Praxisnetze und Medizinische Versorgungszentren enthält der Gesetzentwurf gute Ansätze für die Sicherung einer hochwertigen und flächendeckenden Versorgung. Auch die Änderungen im Nach- besetzungsverfahren zum Abbau von Überversorgung gehen in die richtige Richtung. Versorgungspolitisch unsinnig ist aber die sogenannte Konvergenzregelung für die Ärzte, die ohne ein Mehr an Leistungen für die Versicherten und Patienten 500 Millionen Euro mit der Gießkanne auf wenige Bundesländer verteilt. Eine zielgerichtete Förderung der ländlichen Regionen ist das jedenfalls nicht.
Um der Überversorgung entgegenzuwirken, werden die Kassenärztlichen Vereinigungen verpflichtet, Arztsitze in überversorgten Gebieten aufzukaufen. Wie stehen Sie dazu?
Dr. Andreas Gassen, Vorstandsvorsitzender der Kassenärztlichen Bundesvereinigung (KBV): Der Zwangsaufkauf von Arztpraxen macht die Niederlassung für Haus- und Fachärzte unsicherer. Schlimmer noch: Für den medizinischen Nachwuchs wird kein Anreiz geschaffen, eine eigene Praxis zu gründen oder zu übernehmen. Es ist paradox: Wie kann einerseits von der Politik beklagt werden, es gebe zu lange Wartezeiten, wenn diese andererseits die Zahl der Praxen deutlich verknappen will?
Die Wartezeit auf einen Facharzttermin soll verkürzt werden. So werden die Kassenärztlichen Vereinigungen künftig verpflichtet, Servicestellen einzurichten, die innerhalb eines Monats Facharzt-Termine vermitteln. Ist eine Behandlung bei einem niedergelassenen Facharzt innerhalb dieser Frist nicht möglich, müssen die Servicestellen eine Weiterbehandlung im Krankenhaus organisieren. Ist diese Termingarantie überfällig, insbesondere auch für GKV-Versicherte?
Kai Vogel, Leiter Gesundheit und Pflege beim Verbraucherzentrale Bundesverband (vzbv): Die vorgesehenen Terminservicestellen sind aus Patientensicht zu begrüßen. Die Wartezeiten in Deutschland mögen im Gegensatz zum Ausland kurz sein, trotzdem sind sie für jeden Patienten belastend und sicherlich ist ein Vergleich mit Negativbeispielen wenig zielführend. Es ist allerdings äußerst fraglich, ob die vorgesehenen Regelungen aufgrund der zahlreichen Einschränkungen in der Praxis wirklich weiterhelfen oder nicht doch nur ein Placebo sind. Allein die Abklärung, ob eine Behandlung aus medizinischen Gründen erforderlich ist oder nicht, dürfte auf dem Weg zum Termin eine große Hürde darstellen. Der vorgelegte Entwurf hält hier nicht, was er verspricht.
Die Kassenärztliche Vereinigung Sachsen ist bereits dabei, eine Terminservicestelle auf den Weg zu bringen, um die Wartezeit auf einen Facharzttermin zu verkürzen. Sind solche Terminservicestellen eine sinnvolle, effektive Maßnahme?
Dr. Klaus Heckemann, Vorstandsvorsitzender der KV Sachsen: Das ServiceTelefon Terminvermittlung der Kassenärztlichen Vereinigung Sachsen unterstützt jene Patienten bei der Terminsuche, die mit einer aktuellen Überweisung der Dringlichkeit „B“ und nach eigenen Bemühungen keinen Facharzttermin erhielten. Sinnvoll kann sie nur sein, wenn die durch den Arzt festgestellte Dringlichkeit das primäre Kriterium für die Wartezeit ist und flankierende Maßnahmen Kapazitäten schaffen. Wie effektiv diese von Gesetzgeber und Kassen geforderte Maßnahme wirkt, wird die Praxis zeigen.
Die Kassenärztliche Vereinigung Brandenburg favorisiert seit Langem Konzepte der Delegation ärztlicher Leistungen an kompetente Praxismitarbeiterinnen. Ist die Delegation ärztlicher Leistungen aus dem Praxisalltag nicht mehr wegzudenken?
Dr. Hans-Joachim Helming, Vorstandsvorsitzender der KV Brandenburg: Brandenburg ist seit jeher mit dem Problem der wenigen Ärzte für besonders behandlungsintensive Patienten konfrontiert. Uns war klar, dass die märkischen Ärzte qualifizierte supportive Strukturen benötigen und haben die agnes zwei entwickelt. Sie entlastet den Arzt nicht nur durch klassisch-delegierbare Tätigkeiten, sondern kümmert sich um das Fallmanagement für besonders betreuungsintensive chronisch kranke und ältere Patienten. Unterstützende Delegation kann jedoch keine Substitution sein - wer nicht Medizin studiert hat, kann keinen Arzt ersetzen.
Insgesamt soll mit dem GKV-VSG die Rolle der Allgemeinmediziner gestärkt werden. Inwieweit sehen Sie dieses Ziel im Referentenentwurf umgesetzt?
Dr. Andreas Gassen, Vorstandsvorsitzender der KBV: Die Wirtschaftlichkeitsprüfungen für verordnete Leistungen sollen wegfallen. Das ist immerhin ein Lichtblick, zumindest wenn man sich den ersten Referentenentwurf betrachtet. Allerdings darf das alte Verfahren nicht einfach durch eine neue versorgungsfeindliche Regelung ersetzt werden. Leider liefert dieser erste Referentenentwurf insgesamt zu viel Widersprüchliches.
Künftig soll die Vorabgenehmigungspflicht für Selektivverträge entfallen. Welche Auswirkungen hat das auf den Wettbewerb in der Krankenversicherung?
Ulrike Elsner, Vorstandsvorsitzende des vdek: Der Wegfall ist der richtige Schritt und signalisiert zusammen mit der Neustrukturierung des § 140a SGB V, dass die Politik den Stellenwert einer bedarfsorientierten, flexiblen Versorgungsergänzung durch Selektivverträge erkannt hat. Nun muss sichergestellt werden, dass der für die Aufsichtsbehörden bestehende Auslegungsspielraum bei der Prüfung von Verträgen so genutzt wird, dass Wettbewerbsnachteile von Kassenarten ausgeschlossen sind. Dies ist durch die Flexibilisierung der Regelung in § 140a SGB V möglich, sodass unterschiedliche Bewertungen von Versorgungsverträgen zukünftig der Vergangenheit angehören sollten.
Stärker abgezielt wird auch auf die Öffnung der Krankenhäuser für die ambulante Versorgung. Ein richtiger Schritt in Richtung Verzahnung des ambulanten und stationären Sektors?
Georg Baum, Hauptgeschäftsführer der Deutschen Krankenhausgesellschaft (DKG): Ein positiver Ansatz. Allerdings werden die bestehenden Potenziale nicht konsequent genutzt. Die Krankenhäuser werden zwar als die primären Anlaufstellen bei ambulanten Notfällen anerkannt, gleichwohl bleibt der Sicherstellungsauftrag unverständlicherweise bei den Kassenärztlichen Vereinigungen. Dies hätte zur Folge, dass Kliniken bei den Festlegungen zu Einzelheiten der Leistungen und deren Vergütung weiterhin nicht beteiligt würden. Angesichts von fünf Millionen ambulanten Notfallleistungsfällen in den Kliniken wäre eine sektorenübergreifende Festlegung mehr als geboten. Positiv bewerten wir die neu vorgesehenen ambulanten Verordnungsmöglichkeiten der Klinikärzte bei Krankenhausentlassungen.
Vorgesehen ist, dass Versicherte die Möglichkeit erhalten, bei bestimmten, häufig vorkommenden und planbaren Operationen eine ärztliche Zweitmeinung einzuholen. Wie bewerten Sie diesen Vorstoß?
Georg Baum, Hauptgeschäftsführer der DKG: Die Krankenhäuser bekennen sich zum Anspruch der Patienten auf eine Zweitmeinung. Ein Zweitmeinungsverfahren ist vor dem Hintergrund der anhaltenden Diskussion über die Qualität von Indikationsstellungen hilfreich, um die Möglichkeit der Patienten zu verbessern, eine gestellte Indikation von einem zweiten, gleichermaßen kompetenten Spezialisten überprüfen zu lassen. Umso unverständlicher ist die Einordnung der Zweitmeinung in das KV-System. Die gutachterliche Tätigkeit der Kliniken muss direkt mit den zuständigen Kassen abrechenbar sein.
Inwieweit werden die Forderungen der Ersatzkassen mit Blick auf die psychotherapeutische Versorgung berücksichtigt?
Ulrike Elsner, Vorstandsvorsitzende des vdek: Die Ersatzkassen beschäftigen sich seit fast zwei Jahren intensiv mit Möglichkeiten zur Weiterentwicklung der ambulanten Psychotherapie und auch der Gemeinsame Bundesausschuss hat die Beratungen hierzu bereits aufgenommen. Die Unterstützung des Gesetzgebers ist daher Rückenwind für uns. Insbesondere die Förderung der Gruppentherapien und die Vereinfachung des Antrags- und Gutachterverfahrens spiegeln unsere Forderungen wider. Die Einrichtung einer psychotherapeutischen Sprechstunde sollte außerdem dazu dienen, den Versicherten ohne längere Wartezeiten eine geeignete Versorgung anbieten zu können.
Eine Vereinfachung des Antrags- und Gutachterverfahrens ist vorgesehen, genauso eine psychotherapeutische Sprechstunde. Entspricht das Ihren Vorstellungen?
Eva-Maria Schweitzer-Köhn, Bundesvorstandsmitglied des Verbandes Psychologischer Psychotherapeutinnen und Psychotherapeuten (VPP) im Berufsverband Deutscher Psychologinnen und Psychologen (BDP): Der VPP schlägt vor, die Kontingente von Einzel- und Gruppentherapie auszuweiten und die Bewilligungsschritte von tiefenpsychologisch fundierter Psycho- und Verhaltenstherapie anzugleichen. Zu häufige Gutachterberichte sollten vermieden werden, um die Arbeitszeit sinnvoll einzusetzen. Eine Kürzung der Kurzzeittherapie ist fachlich nicht geboten. Die Einrichtung der vorgeschlagenen Sprechstunde halten wir grundsätzlich für zielführend. Wenn so der Behandlungsbedarf psychisch kranker Menschen schnell geklärt werden kann, kann eine Chronifizierung vermieden werden. Allerdings ist dies tatsächlich nur mittels einer sorgfältigen Diagnostik möglich und bedarf ganz sicher zusätzlicher Ressourcen.






 Gesunde Lebenswelten – Ein Angebot der Ersatzkassen
Gesunde Lebenswelten – Ein Angebot der Ersatzkassen Landesbasisfallwerte 2026
Landesbasisfallwerte 2026 ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit
ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit Beitragsbemessungsgrenzen und Beitragssätze 2026
Beitragsbemessungsgrenzen und Beitragssätze 2026 Heilmittelversorgung – Verträge und Vergütungen
Heilmittelversorgung – Verträge und Vergütungen


