Noch immer wird im Gesundheitswesen eine bestimmte Herausforderung unterschätzt – nämlich die der geschlechtsspezifischen Versorgung. Es gibt Unterschiede bei Mann und Frau mit Blick auf sowohl die Häufigkeit von Krankheiten und Todesursachen als auch in der Art der Behandlung und medizinischen Forschung. So sterben zum Beispiel in den USA Frauen noch immer häufiger nach einem Herzinfarkt als Männer, der plötzliche Herztod durch einen Herzstillstand dagegen trifft häufiger die Männer. Andere Krankheiten kommen wiederum bei Frauen häufiger vor, beispielsweise Schilddrüsen- und andere Autoimmunerkrankungen.
Geschlechtsspezifische Unterschiede zeigen sich insbesondere bei Arzneimitteln. Bei einer Behandlung mit Arzneimitteln ist unter anderem die unterschiedliche Enzymausstattung bei Männern und Frauen zu berücksichtigen. Diese kann bei vielen Wirkstoffen zu ganz verschiedenen Abbaugeschwindigkeiten führen, wodurch sie bei gleicher Dosierung unterschiedlich lange im Körper bleiben. Dies ist zum Beispiel der Fall bei dem Betarezeptorenblocker Metoprolol, der zum einen bei Bluthochdruck, zum anderen aber insbesondere bei Frauen häufig zur Migräneprophylaxe angewendet wird, und der dann bei gleicher Dosierung bei Männern um 40 Prozent stärker wirkt, auch bezüglich der möglichen unerwünschten Wirkungen. Wirkungsunterschiede zeigen sich auch bei dem vielverordneten Schlafmittel Zolpidem. Frauen scheinen diesen Wirkstoff deutlich langsamer abzubauen als Männer. In einer von der amerikanischen Arzneimittelbehörde, der Food and Drug Administration (FDA), durchgeführten Untersuchung mit 250 Männern und 250 Frauen hatten 15 Prozent der Probandinnen acht Stunden nach der Einnahme von zehn Milligramm – also der Dauer einer typischen Nachtruhe – einen Blutspiegel, bei dem das Reaktionsvermögen deutlich herabgesetzt ist (> 50 ng/ml). Bei den Männern waren es nur drei Prozent. Aufgrund dieser Ergebnisse senkte die FDA die zugelassene Dosis für Frauen bei schnell freisetzenden Zolpidem-Präparaten von zehn auf fünf Milligramm und von 12,5 auf 6,25 Milligramm bei retardierten Produkten. Für Männer wird diese Dosisreduktion lediglich empfohlen.
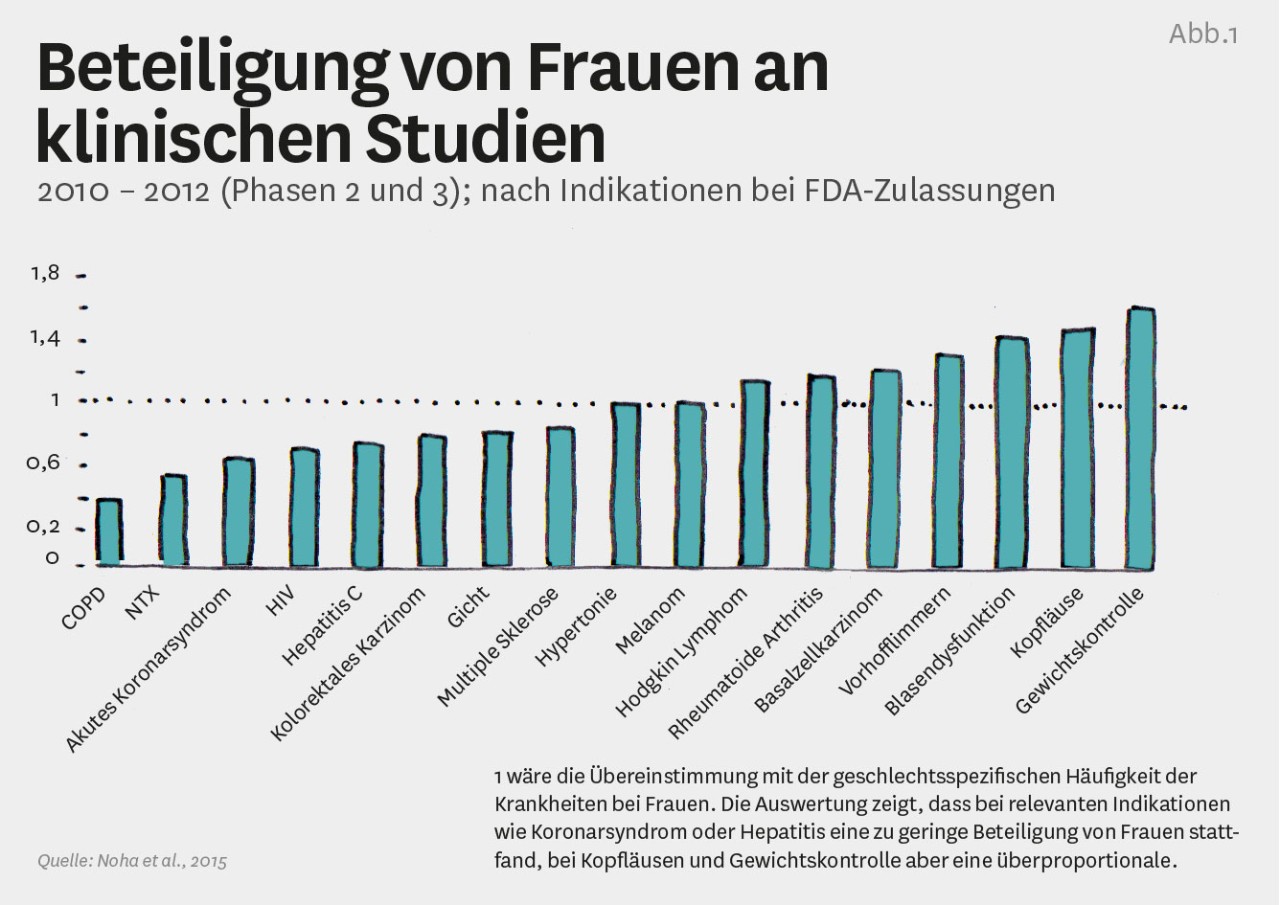
Solche Erkenntnisse sind oft Zufallsergebnisse aus der Forschung, da leider noch immer keine durchgängig gleiche Beteiligung von Frauen und Männern in Arzneimittelstudien und eine geschlechtsspezifische Auswertung der Ergebnisse erreicht wurden. An den klinischen Studien mit Erkrankten nehmen aktuell rund 30 bis 80 Prozent Frauen teil (70 bis 20 Prozent Männer), wenn die Krankheit bei beiden Geschlechtern vorkommt. Diese Relation fiel allerdings in früheren Jahren sehr viel ungünstiger für Frauen aus. Entsprechend unsicher war die Entscheidungsbasis für die Verordnung, wenn Ärztinnen und Ärzte von den typischerweise bei 40-jährigen Männern gefundenen Daten auf die Dosierung und die unerwünschten Wirkungen bei 60- oder 70-jährigen Frauen Rückschlüsse ziehen mussten. Eine Untersuchung aus den USA zeigt in diesem Zusammenhang solche zum Teil eher irritierenden Ergebnisse (siehe Abb. 1). Ab 2021 soll es in dieser Beziehung verpflichtende Regeln für die Einbeziehung von Frauen in klinische Studien geben.
Lebensstile und Lebenserwartungen
Die geschlechtsspezifischen Unterschiede spiegeln sich auch in der Lebenserwartung wider. Laut Berechnungen des Statistischen Bundesamts für die sogenannte Sterbetafel 2014/2016 werden neugeborene Mädchen durchschnittlich 83 Jahre und zwei Monate leben. Jungen haben dagegen eine Lebenserwartung von im Schnitt 78 Jahren und vier Monaten. Bei Männern spielen bei der höheren Sterblichkeit Herz-Kreislauf- sowie Krebserkrankungen, Leberkrankheiten und Diabetes mellitus eine wesentliche Rolle.
Sex und Gender als Kontinuum
In Bezug auf Gesundheit, Krankheit und Tod sind nicht nur biologisch nachvollziehbare geschlechtsspezifische Unterschiede zwischen Männern und Frauen zu berücksichtigen. Mitgedacht werden müssen auch Gender-Aspekte, zu verstehen als sozialer Ausdruck des biologischen Geschlechts, wenn es um eine weiterführende Konzeption der medizinischen Versorgung von Männern und Frauen geht. Eine genderorientierte Gesundheitsversorgung berücksichtigt daher nicht nur die biologisch feststehenden Aspekte von Mann und Frau. Sie ergänzt sie vielmehr um Einflüsse auf das Individuum, die durch die Umwelt, durch das soziale Umfeld und die jeweils gemachten Erfahrungen mitgeprägt werden. Insofern wird der Begriff Sex als Begriff für das biologische Geschlecht und Gender als Begriff für das soziale Geschlecht zu einem Kontinuum, das nicht zwischen diesen Begriffen abgrenzt, sondern je nach der gesundheitlichen Versorgungsnotwendigkeit ineinander übergehen kann.
Dies zu verstehen, muss vertieft werden, denn Gendermedizin stößt in der Bevölkerung auf zum Teil großes Unverständnis. Dabei wären gerade Männer gut beraten, sich n ihrem Gesundheitsverhalten stärker an dem Gesundheitsbewusstsein von Frauen zu orientieren, weil sie dann, so zeigen Überlegungen, eine ähnliche Lebenserwartung wie Frauen erreichen würden. Leider werden in dieser Beziehung wirksame Präventionsangebote von Männern aber nur bedingt angenommen, wenn es beispielsweise darum geht, den Alkoholkonsum einzuschränken, das Rauchen aufzugeben und in der Ernährung auf zu viel Fleisch zu verzichten und Gemüse und Obst zu bevorzugen. In diesem Zusammenhang dürfen allerdings auch gesellschaftliche Rahmenbedingungen nicht unberücksichtigt bleiben. Rollen- und Habituskonzepte beeinflussen mit ihren anerzogenen, angewöhnten oder auch in dem jeweiligen sozialen Umfeld erwarteten, akzeptierten oder gar geförderten Verhaltens- und Entscheidungsstrukturen letztlich auch das gesundheitsorientierte Bewusstsein. Gesundheitschancen können vor allem auf der Basis von Bildungschancen verbessert werden, insbesondere für Menschen, die in sozial bedingter und geschlechtsbezogener Ungleichheit leben. Daher muss eine genderorientierte Gesundheitsversorgung die individuell auf einzelne Patientinnen und Patienten gerichtete medizinische Versorgung um die Ziele von Public Health erweitern. Diese beinhalten bekanntlich gesundheits-, bevölkerungs- und sozialpolitische Aspekte und können damit zu einer Umsetzung der Gesundheitsdefinition der Weltgesundheitsorganisation (WHO) beitragen, die nicht nur durch die Abwesenheit von Krankheit charakterisiert ist, sondern auch durch einen Zustand vollständigen körperlichen, psychischen und sozialen Wohlbefindens.
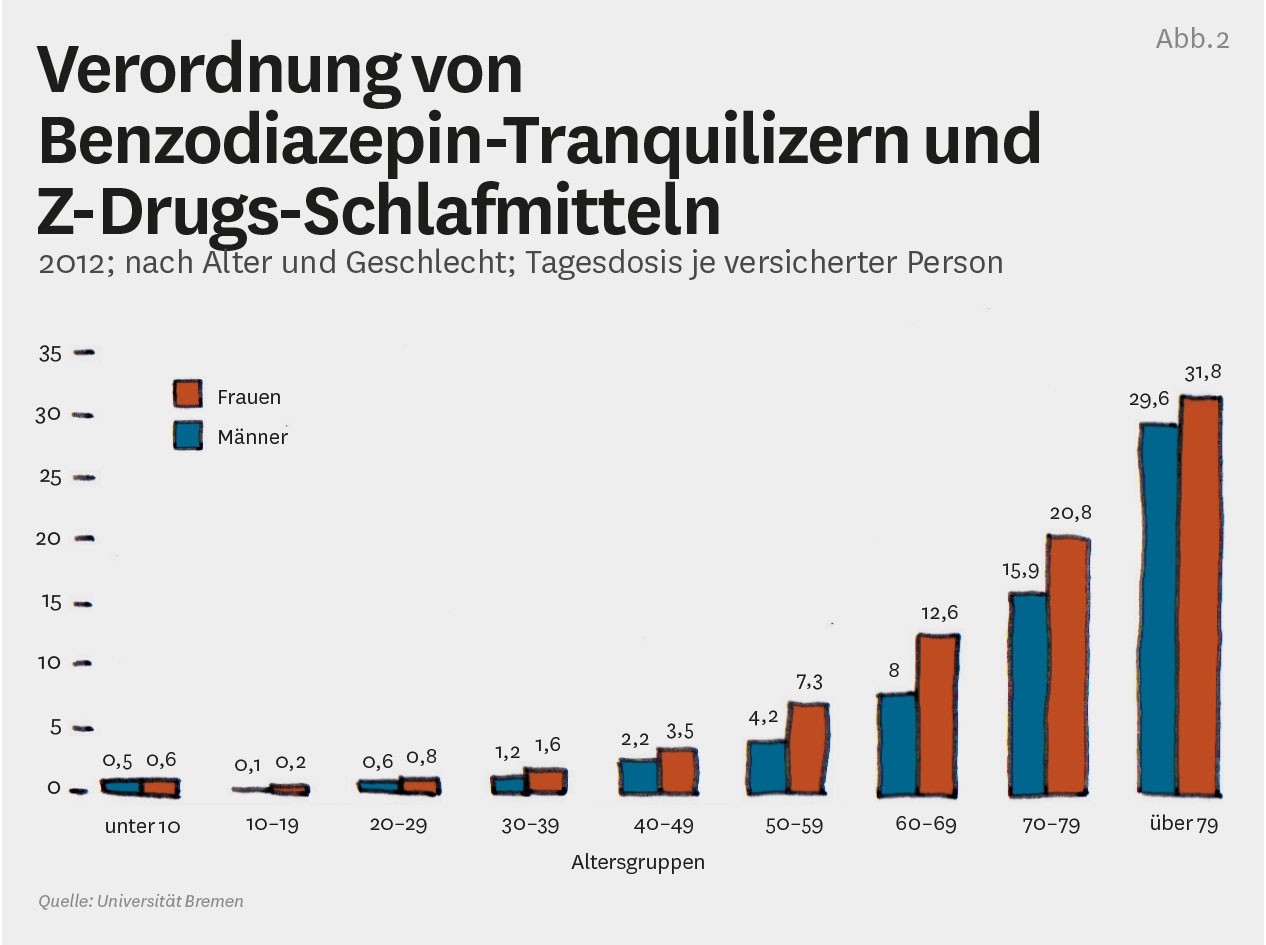
Besonders eindrucksvoll lassen sich diese Zusammenhänge in der Arzneimittelversorgung erkennen. Bei Verordnungen von Tranquilizern – Mittel gegen Stress-, Belastungs- und Angstsymptome –, von Schlafmitteln und Antidepressiva zeigt sich seit vielen Jahren eine geschlechtsspezifische Verteilung: Zwei Drittel der Medikamente werden Frauen verschrieben (siehe Abb. 2). Bei längerer Anwendung haben diese Mittel unerwünschte Folgen und können zur Sucht führen. Von den schätzungsweise 1,2 bis 1,5 Millionen Menschen, die darunter leiden, befinden sich zwei Drittel Frauen, vor allem im höheren Alter.
Die Gründe für diese seit Jahren unveränderte Situation sind vielfältig:
- Frauen klagen mehr und offener über psychische und physische Beschwerden als Männer.
- Die Verschreibungspraktiken der Ärztinnen und Ärzte stehen in enger Beziehung zu der Darstellungsweise von Beschwerden. Frauen sind hinsichtlich ihrer Beschwerden oft ängstlicher und besorgter und beschreiben sie daher auch emotionaler als Männer.
- Die Einstellung und das Verhalten von Ärztinnen und Ärzten gegenüber Frauen und Männern sind unterschiedlich, auch bei eigentlich gleichen Symptomen.
- Frauen wird mit Blick auf ihre gesellschaftliche Rolle zudem eher zugestanden, milde Erschöpfungszustände aufgrund ihrer meist vielfachen Belastung zu äußern. Nervosität, Angstzustände, Schwäche und Depressionen sind von der Gesellschaft und von der Medizin akzeptierte Krankheitsäußerungen bei Frauen; Männer tun sich aufgrund ihrer Rolle schwer, über solche Symptome zu klagen bzw. es wird ihnen auch kaum erlaubt.
Eine genderorientierte Gesundheitsversorgung würde adäquate Beratungs- und Versorgungskonzepte für Frauen (und Männer) anbieten: Beruhigungs- und Schlafmittel ändern letztlich nichts an den Belastungen und an der Lebensrealität vieler Frauen, sie decken die Probleme zu und führen oft in eine Abhängigkeit. Solche Probleme werden sich in Gesellschaften längeren Lebens verstärken. Die Ruhigstellung von älteren Menschen mit Neuroleptika in Alten- und Pflegeheimen, die bei Menschen mit Demenz zu einer höheren Sterbequote führen, ist ein weiteres Beispiel für solche Entwicklungen.
Es ist noch einiges zu tun, um eine genderorientierte Gesundheitsversorgung zu verankern. Dringend erforderlich sind Studien aus der Versorgungsforschung zur Ist-Analyse und in der Arzneimittel- und Medizinprodukteversorgung klinische Studien mit einem naturalistischen geschlechterspezifischen Anteil von Frauen und Männern in dem jeweiligen Behandlungsbereich. Daraus könnten geschlechtersensible Empfehlungen abgeleitet werden und Leitlinien zur Behandlung entstehen, die auch auf einer verbesserten Studienlage für die Arzneimitteltherapie und für andere medizinische Interventionen beruhen. Dies wäre für Frauen und für Männer ein wichtiger Schritt zu mehr ganzheitlicher Rationalität in der Versorgung. Wenn dann noch neben der kurativen Medizin die genderorientierten Präventionsprogramme intensiviert würden, käme man einem Gesundheitssystem näher, in dem das Ziel der Verminderung von Ungleichheit mit einer Public-Health-Orientierung verbunden werden könnte.












 Gesunde Lebenswelten – Ein Angebot der Ersatzkassen
Gesunde Lebenswelten – Ein Angebot der Ersatzkassen Landesbasisfallwerte 2026
Landesbasisfallwerte 2026 ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit
ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit Beitragsbemessungsgrenzen und Beitragssätze 2026
Beitragsbemessungsgrenzen und Beitragssätze 2026 Heilmittelversorgung – Verträge und Vergütungen
Heilmittelversorgung – Verträge und Vergütungen


