Gute Sozialpolitik setzt gute Wirtschaftspolitik voraus. Zwischen dem Erfolg der Wirtschaft und der Leistungsfähigkeit der sozialen Sicherungssysteme besteht ein untrennbarer Zusammenhang. Nur wenn die Wirtschaft gut läuft, kann es auch dem Sozialstaat gut gehen. Starke Sozialsysteme setzen eine nachhaltig ertragsstarke Wirtschaft voraus. Eine Reform der sozialen Sicherungssysteme wiederum kann einen wesentlichen Beitrag zur Konsolidierung der Wirtschaft leisten.

Der Anteil der Sozialausgaben am Bundeshaushalt beträgt 45 Prozent. Das Sozialbudget 2024 (letzte Zahlen) belief sich auf 1.345 Milliarden Euro, was 31,2 Prozent des Bruttoinlandsproduktes (BIP) entspricht. Die Einnahmen allein der Sozialversicherung erreichten 2024 laut Statistischem Bundesamt 864 Milliarden Euro. Der Haushalt 2026 des Bundesministeriums für Arbeit und Soziales (BMAS) belief sich auf 197 Milliarden Euro, was 7,6 Prozent des Bundeshaushalts (insgesamt 524 Milliarden Euro) entspricht; davon entfallen 140 Milliarden Euro auf Zuschüsse zur gesetzlichen Rentenversicherung und 55 Milliarden Euro auf SGB II-Leistungen. Zusätzlich zahlen die Länder über 4,5 Milliarden Euro für Kosten der Unterkunft von SGB II-Empfängern. Zum Vergleich: 2025 lag das gesamte Steueraufkommen von Bund/Länder/Kommunen nach vorläufigen Berechnungen bei über 1 Billion Euro. Die „Blöcke“ Steueraufkommen und die der Sozialversicherung zur Verfügung stehenden Mittel liegen also nur rund 150 Milliarden Euro auseinander, was die Bedeutung der Sozialversicherung deutlich macht.
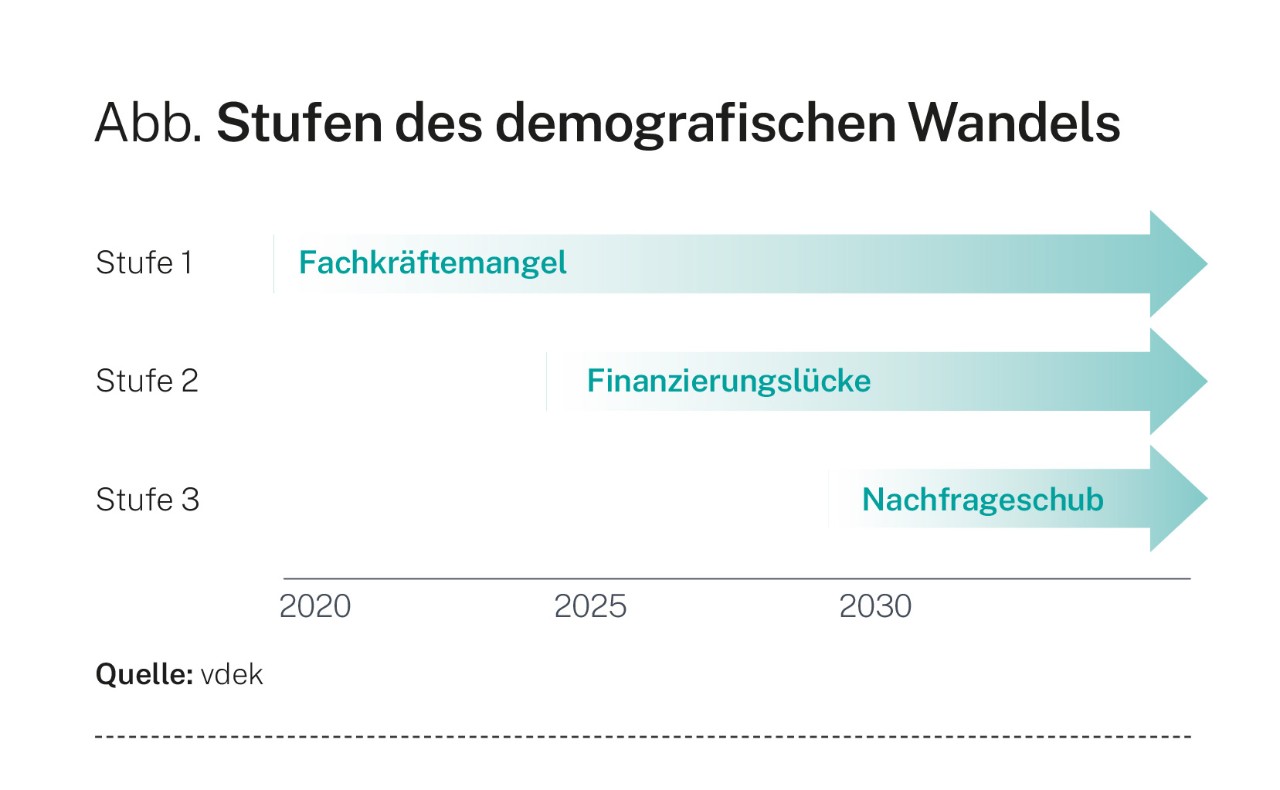
Kamen 1962 noch 6 Beitragszahler auf einen Rentner, waren es 1992 nur noch 2,7 Beitragszahler, 2021 noch 2,1 und 2030 werden es nur noch 1,5 Beitragszahler sein. Seit 1960 hat sich die Lebenserwartung um rund 10 Jahre erhöht, ebenso die Rentenbezugsdauer. Im Jahr 2050 werden von 100 in Deutschland lebenden Menschen 28 über 65 Jahre und weitere 12 über 80 Jahre, mithin 40 Prozent der Bevölkerung über 65 Jahre alt sein.
Lagen die Gesamtsozialversicherungsbeiträge 1970 noch bei 26,5 Prozent, liegen sie heute bei über 42 Prozent, Tendenz steigend. Vom ehrgeizigen 40-Prozent-Ziel scheint sich die Politik verabschiedet zu haben. Nach Prognosen werden die Gesamtsozialversicherungsbeiträge ohne durchgreifende Reformen bis 2030 auf rund 45 Prozent steigen. Würden die beitragspflichtigen Einnahmen erweitert durch eine Erhöhung der Beitragsbemessungsgrenzen oder die Erfassung weiterer Quellen wie Kapitaleinkünfte und Mieten, könnte zwar möglicherweise der Anstieg des Beitragssatzes gedämpft werden. Das heißt aber nicht, dass die Beitragslast geringer würde. Im Gegenteil: Die Betragslast würde ausgedehnt, vor allem aber würde dies diejenigen treffen, die jetzt schon privat vorsorgen, also nachhaltig denken, und die Leistungsträger. Das halte ich – von technischen Problemen (Stichwort: Quellenabzugsverfahren) abgesehen – für einen Irrweg. Das Ganze hätte fatale Folgen für die Wettbewerbsfähigkeit der deutschen Wirtschaft und die Leistungsbereitschaft der Erwerbstätigen.
Wir haben in erster Linie ein Ausgabenproblem, weniger ein Einnahmeproblem. Die Ausgaben der gesetzlichen Krankenversicherung (GVK) stiegen 2025 mit rund 8 Prozent deutlich stärker als die Einnahmen. Die Ausgaben für Krankenhausbehandlungen verzeichneten im ersten Halbjahr 2025 einen Anstieg um 9,6 Prozent und stellen damit den maßgeblichen Treiber der hohen Ausgabendynamik dar. Ursächlich sind vor allem hohe Vergütungssteigerungen sowie die Refinanzierung bisher nicht abgebildeter Tarifkostensteigerungen aus dem Jahr 2024. Die Aufwendungen für psychiatrische Behandlungen stiegen 2025 um 12,9 Prozent und werfen die Frage auf: Was ist der Grund für diesen dramatischen Anstieg? Die im IST-Kosten-Ausgleich finanzierten Pflegepersonalkosten stiegen um satte 15,2 Prozent an, was vorauszusehen war. Wer es zulässt, dass entstehende Personalkosten „durchgereicht“ werden, darf sich nicht wundern, dass Personalkosten nicht mehr mit der höchsten Zurückhaltung gehandhabt werden.
Zudem beobachten wir ein verändertes Erwerbsverhalten. 2024 arbeiteten in Deutschland 30,6 Prozent aller Erwerbstätigen in Teilzeit. Die Teilzeitquote bei Frauen ist mit 49,5 Prozent deutlich höher als bei Männern (13,9 Prozent). Die Gründe für Teilzeitbeschäftigung sind vielseitig. Im Vordergrund steht die Reduzierung der Arbeitsstunden (27,9 Prozent), gefolgt von der Betreuung von Angehörigen (23,5 Prozent).
Multiple Krisen und massiver Abbau von Industriearbeitsplätzen
Die Sozialabgaben steigen stärker als das BIP. In Deutschland stagniert die Wirtschaftsleistung, während vergleichbare Volkswirtschaften deutlich dynamischer wachsen. Die Corona-Pandemie und die Folgen des Ukraine-Krieges haben massive Defizite bei innerer sowie äußerer Sicherheit und Infrastruktur sichtbar beziehungsweise bewusst werden lassen (Bundeswehr, Bahn, Brücken, Wohnungsbau, Digitalisierung, Bildungssystem) bei gleichzeitig ehrgeizigen Zielen bei der Dekarbonisierung. Das Ganze spielt sich vor dem Hintergrund einer schlechten gesamtwirtschaftlichen Entwicklung ab, deren Ende nicht in Sicht ist. Im globalen Wettbewerb werden leistungsstarke Industriebereiche ins Ausland gelockt, ohne dass es Deutschland gelingt, ausländische Unternehmen oder auch in größerem Umfang inländische Unternehmen ohne Subventionen zu Investitionen am Standort Deutschland zu bewegen. Versuche, Deutschland wieder als einen attraktiven Standort für Unternehmen herauszustellen, sind nicht in Sicht, weder im Hinblick auf eine Entlastung bei der Unternehmensbesteuerung noch bei den Arbeitgeberbeiträgen noch bei einem nennenswerten Bürokratieabbau. Gesamtmetall befürchtet 2026 einen Verlust von 150.000 Arbeitsplätzen allein in der Metall- und Elektroindustrie.
Wahrzunehmen sind auch Veränderungen in dem Selbstverständnis der politischen Klasse (Regierung) und dem Verständnis „Bürger – Staat“: Auf der einen Seite sehen wir eine wachsendende Vollkaskomentalität vieler Bürger und eine Erwartungshaltung an staatliche Einrichtungen, auf die der Staat zunehmend patriarchalisch reagiert („Mach Dir keine Sorgen, wir machen das schon.“). Das Bewusstsein, dass der Sozialstaat nur bei einer gesunden Balance zwischen Solidarität und Eigenverantwortung dauerhaft leistungsfähig bleiben kann, schwindet oder war bei vielen noch nie vorhanden. Konsequenz: Alle Reformen, die auf mehr Eigenverantwortung oder auch ein maßvolles Zurückfahren sozialer Standards hinauslaufen könnten, werden als unzumutbarer „Abbau des Sozialstaats“ deklariert.
Zukünftig kann es nicht mehr selbstverständlich sein, dass wir für Gesundheit und Soziales über 30 Prozent des BIP ausgeben. Die im politischen Bereich avisierten Ziele führen zwangsläufig zu der Frage: Wie viel Geld und wie viel Personal wofür? Erforderlich ist eine umfassende Aufgabenkritik aller Sozialleistungsbereiche. Elementare Grundüberzeugungen der Bürger sind ernst zu nehmen und im geltenden Recht wieder deutlicher abzubilden. Das ist möglich, und zwar ohne damit Populismus zu betreiben. Man muss notwendige Maßnahmen jedoch sachlich gut begründen. Und: Arbeits- und Fachkräftemangel passen nicht zusammen. Wer Grundsicherungsleistungen erhält, muss deutlich mehr Engagement zeigen, selbst wieder in Arbeit zu kommen, als dies bislang der Fall ist. Die Jobcenter müssen ihre Kontaktdichte erhöhen und dürfen insgesamt nicht als Reparaturwerkstatt für alles herhalten müssen, was in Elternhaus, Schule und Ausbildung schiefgelaufen ist.
Zweitmeinungen bei hochpreisigen Arzneimitteln
Privilegien für Teilzeitarbeit (z. B. § 70 SGB VI) haben in der Sozialversicherung nichts verloren. Vollzeitarbeit muss wieder Ziel und Maßstab sein, auch in der Grundsicherung für Arbeitsuchende. In der gesetzlichen Rentenversicherung ist die Möglichkeit geringfügig Beschäftigter, der Versicherungspflicht durch ein Opt-out zu entgehen, abzuschaffen. Noch besser wäre es, die geringfügige Beschäftigung insgesamt (Ausnahme für Rentner, Schüler und Studenten) bei gleichzeitiger Einführung des steuerlichen Familiensplittings abzuschaffen. Langfristig ist der Weg einer Erwerbstätigenversicherung zu beschreiten und die Möglichkeit zur Bestreitung des Lebensunterhalts ohne staatliche Hilfe auch im Alter als neues Sicherungsziel zu definieren. In der GKV ist die Einholung von Zweitmeinungen bei hochpreisigen Arzneimitteln und hochpreisigen, risikoreichen Operationen Hochbetagter angezeigt. Ein Opt-out von der elektronischen Patientenakte (ePA) sollte nur möglich sein, wenn der Versicherte für sein Opt-out höhere Beiträge zu zahlen hat; das wird ihm der absolute Schutz seiner Daten sicherlich wert sein.
Als Sofortmaßnahme muss das Prinzip gelten, dass Krankenkassen nur so viel ausgeben dürfen, wie sie im Laufe des Jahres einnehmen. Der Zusatzbeitrag ist abzuschaffen und durch einen auskömmlichen bundeseinheitlichen Beitragssatz zu ersetzen. Das würde im Deutschen Bundestag zwangläufig eine Diskussion auch über den Leistungskatalog der GVK auslösen.
Sozialer Ausgleich darf nur innerhalb des jeweiligen Systems stattfinden. Die Beitragszahler etwa der GKV sollen mit ihren Beiträgen nur für Leistungen der GKV aufkommen, nicht aber für Leistungen, die der Fürsorge zuzuordnen sind und für die sie schon Steuern zahlen. Hiergegen wird vielfach verstoßen.
Dazu einige Beispiele: Die damalige Bundeszentrale für gesundheitliche Aufklärung (heute Bundesinstitut für Öffentliche Gesundheit) – die beziehungsweise das gesamtgesellschaftliche Aufgaben wahrnimmt – sollte aus Beitragsmitteln kofinanziert werden. Das Bundessozialgericht hat dies untersagt.
Weiteres Beispiel: Die vor Kurzem von den Krankenkassen gegen den Bund eingereichte Klage geht in dieselbe Richtung. Wenn der Bund für Grundsicherungsempfänger in der GKV eine Versicherungspflicht anordnet, begründet dies nicht per se eine umfassende Verantwortung der GKV für deren Gesundheit. Die Anordnung von Versicherungspflicht für Bürgergeldbezieher mag aus Gründen der Verwaltungsvereinfachung noch angehen. Dann aber muss der Bund für diese Personen auch angemessene Beiträge zahlen. Das ist nicht der Fall. Den Kassen fehlen insoweit jährlich etwa 10 Milliarden Euro.
Letztes Beispiel: Aus dem Ausgleichsfonds der Pflegeversicherung hat der Bund in der Corona-Pandemie ebenfalls Milliarden Euro abgezweigt. In der Gesetzesbegründung wurde angedeutet, das Darlehen werde zurückgezahlt. Darauf warten die Pflegekassen bis heute. Anstatt dieses sogenannte Darlehen zurückzuzahlen, drängt der Bund den Kassen jetzt Darlehen auf, um die Beiträge nicht über Maß anheben zu müssen. Das ist eine sonderbare Form der „aufgedrängten Bereicherung“, die auch gegen den Grundsatz verstößt, dass sich die Träger der Sozialversicherung nicht über Kredite finanzieren dürfen. Die Sozialversicherung will damit gerade vermeiden, dass künftige Generationen auch noch für die heutigen GKV-Ausgaben zahlen müssen.
Gegen derartige Maßnahmen des Gesetzgebers müssen sich die Krankenkassen wehren können. Zu fordern ist deshalb die Klarstellung ihres Klagerechts im Sozialgerichtsgesetz und im Bundesverfassungsgerichtsgesetz, wenn und soweit es um generelle Interessen ihrer Mitglieder geht, deren Sachwalter sie sind. Und überhaupt: Wäre es nicht an der Zeit, die Autonomie der Träger der Sozialversicherung im Grundgesetz ausdrücklich zu verankern?
Jeder der drei genannten Problembereiche allein rechtfertigt eine Reform, was die Komplexität der Herausforderungen kennzeichnet. Die finanziellen und personellen Ressourcen müssen zwangsläufig effizient eingesetzt werden, um den Problemen der Zukunft begegnen zu können. Der Krankenhausplanung kommt damit eine andere Bedeutung zu als in der Vergangenheit. Mit Leistungsgruppen wird den Ländern ein Instrument an die Hand gegeben, ihre Planung künftig neu auszurichten. Allerdings dienen die Leistungsgruppen nicht nur der Planung, sondern werden auch mit einer neu vorgesehenen Vorhaltevergütung der Krankenhäuser kombiniert. Damit soll der Prozess von Konzentration, Spezialisierung und Zentralisierung im Sinne einer Zentrenbildung über eine neu definierte Krankenhausplanung mit dem Ziel einer besseren Behandlungs- beziehungsweise Versorgungsqualität beschleunigt werden. Diese angestrebte leistungsbezogene Planung ist ein Novum für die planungsbefugten Bundesländer. Seit der DRG-Einführung vor etwa 20 Jahren führte das damit verbundene Preissystem dazu, dass die Krankenhausträger ihre Leistungsportfolios beziehungsweise ihre Standortplanung den Möglichkeiten des Marktes anpassten. Die Länder dokumentierten diese Entwicklungen in ihren Krankenhausplänen ex post. Eine aktive, zukunftsbezogene Planung fand nicht statt. Dies allein auch deshalb, weil den Krankenhausplänen keine Investitionsprogramme mit den notwendigen auskömmlichen Investitionsfördermitteln folgten. Das KHVVG stellt die Länder nun vor die Aufgabe, ihr bisheriges passives, rückgewandtes Tun in ein aktives, vorausschauendes Handeln umzukehren. Dies ist aber nicht der einzige Grund, weshalb die Länder bislang wenig Begeisterung für die Reform aufbrachten. Der Reformprozess führt theoretisch dazu, dass Krankenhausstandorte schließen müssen oder Kliniken Teile ihres Leistungsspektrums in Form von Leistungsgruppen verlieren. Diese schmerzhaften, aber notwendigen Schritte stoßen kaum auf Enthusiasmus in der Bevölkerung, die erforderliche Aufklärung ist zeit- und arbeitsaufwendig.
Dies erklärt die ablehnende Haltung der Länder gegenüber der Krankenhausreform. Sowohl die Bundesregierung als auch zuvor die Regierungskommission haben die Rechnung ohne den Wirt, sprich, ohne die Länder, gemacht. Letztendlich muss die Reform von Bundesregierung, Ländern, Krankenhäusern und Krankenkassen gemeinsam getragen werden. Wie das gelingt, zeigt der Ansatz der neuen Krankenhausplanung in Nordrhein-Westfalen, der als Blaupause dieser Reform dienen kann. Das Land als Initiator holte alle Beteiligten, also die Selbstverwaltungspartner im Land, sofort ins Boot. Dies machte es einfacher, gemeinsam der Bevölkerung die strukturellen Veränderungen zu erklären. Hier ist ein wesentlicher Unterschied zum Vorgehen der Bundesregierung zu erkennen, der über den Erfolg oder Misserfolg einer Reform entscheiden kann.
Aufweichungen und Ausnahmen
Trotz der vergleichsweise langen Vorlaufzeit schlichen sich handwerkliche Fehler in das KHVVG ein. Die neue Bundesgesundheitsministerin Nina Warken will diese mit dem KHAG ausbessern. Das Problem ist, dass die Länder in ihrer ablehnenden Haltung gegenüber der Reform verharren und auf zahlreiche Aufweichungen und Ausnahmeregelungen bestehen, um letztendlich ihre Planung so weiterlaufen zu lassen wie in der Vergangenheit. Dies hat wenig mit der originären Zielsetzung der Reform zu tun, denn damit bleibt die angestrebte Strukturreform gänzlich auf der Strecke. So können Krankenhäuser, die die Qualitäts- und Strukturanforderungen nicht erfüllen, über Kooperationsvereinbarungen mit anderen Krankenhäusern oder niedergelassenen Ärzten die Anforderungen umgehen. Eine formlose schriftliche Vereinbarung ist ausreichend. Es fehlen die Voraussetzungen, die Umsetzung derartiger Vereinbarungen überprüfen zu können.
Ferner ist es möglich, dass die Mindestvorhaltezahlen – ein sehr wichtiges Instrument für den Konzentrationsprozess – von den Ländern allein verändert werden. Bei der Anrechnung von Ärzten kann ein Arzt gleich auf mehrere Leistungsgruppen angerechnet werden; bildlich gesehen entspricht dies einem Klonen von Ärzten. Die veränderten Anrechnungsschlüssel beheben nicht den Fachkräftemangel, sie schützen die Krankenhäuser und gefährden die Patienten. Zudem bleibt der Konzentrationsprozess aus. Die Streichung der Erreichbarkeitsvorgaben für die einzelnen Leistungsgruppen öffnet den Ländern Tür und Tor dafür, die Bedarfsnotwendigkeit individuell zu definieren. Ebenso obliegt die Definition von Fachkliniken den Ländern und Diese haben nun alle Möglichkeiten, die Definition von Fachkliniken als Ausnahmeregelung zu missbrauchen. Alle potenziellen sektorenübergreifenden Versorgungseinrichtungen werden vermutlich zu Fachkliniken deklariert. Dazu kommt, dass die Qualitäts- und Strukturanforderungen mit dem Kabinettsentwurf vorbei am Leistungsgruppenausschuss aufgeweicht wurden. Dieses wichtige Gremium wurde ad absurdum geführt.
Und nicht zuletzt bleibt eine Finanzreform aus, die den Strukturprozess unterstützt. Stattdessen wird zusätzliches Geld an alle Krankenhäuser mit der Gießkanne verteilt und somit werden die Fehlanreize verstärkt.
Transformationsfonds benötigt Zielbild
Die gesetzlichen Regelungen zum Transformationsfonds wurden mehr oder weniger von den ersten und zweiten Strukturfonds übernommen. Dennoch sollte man sich darüber im Klaren sein, dass Struktur laut Wikipedia den inneren Aufbau eines Systems, also die Art und Weise, wie die Systemkomponenten miteinander verbunden sind, bezeichnet. Transformation ist hingegen ein Prozess der wesentlichen Zustandsänderung von einem aktuellen Ist-Zustand hin zu einem angestrebten Ziel. Anders ausgedrückt bedeutet dies, dass beim Strukturfonds der Fokus von unten kommend auf der Umsetzung von Einzelmaßnahmen lag. Beim Transformationsfonds hingegen muss man von einer höheren Ebene kommen und von oben schauend ein Zielbild vor Augen haben, das man auf die Einzelmaßnahmen herunterbricht. Insofern ist mit den Ländern zu erörtern, welches Zielbild diese überhaupt von der Transformation der Krankenhauslandschaft haben. Dies ist insbesondere vor dem Hintergrund zwingend notwendig, dass Anträge zum Transformationsfonds nicht an die Fristenregelungen der Leistungsgruppenplanung gebunden sind. Eine frühzeitige Bewilligung von Anträgen kann Präjudize für den Transformationsprozess der neuen Krankenhausplanung schaffen. Es ist zu befürchten, dass in vielen Ländern das Zielbild im Erhalt der derzeitigen Krankenhausstrukturen liegt – was jedoch dem Sinn und Zweck einer Transformation widerspricht. Umso wichtiger ist es, dass alle Beteiligten im Land ein gemeinsames Zielbild definieren.
Aufgrund des demografischen Wandels besteht insbesondere beim ärztlichen und pflegerischen Personal ein Fachkräftemangel, zugleich nimmt aufgrund der Überalterung der Gesellschaft der Bedarf an stationärer Versorgung zu. Der Transformationsprozess muss einerseits vom verfügbaren Fachpersonal und andererseits vom bevölkerungsbezogenen Bedarf ausgehen. Pflegepersonalquotient und Pflegepersonaluntergrenzen geben wichtige Hinweise über das tatsächlich verfügbare Pflegepersonal und sollten zum Ausgangspunkt des Transformationsprozesses werden. Ferner ist den regionalen Besonderheiten Rechnung zu tragen. Dies bedeutet, dass in den Ballungsgebieten Doppelstrukturen und Überkapazitäten abgebaut und in den ländlichen oder strukturschwachen Gebieten eine Unterversorgung in der stationären Basisversorgung vermieden werden müssen. Während in diesen Regionen sektorenübergreifende Versorgungseinrichtungen versorgungsrelevant sein können, mögen sie in den Ballungsgebieten häufig überflüssig sein. Hier sollten entsprechende Krankenhäuser von der Krankenversorgung ausgeschlossen und nicht in sektorenübergreifende Versorgungseinrichtungen umgewidmet werden. Dem Kabinettsentwurf zufolge obliegt es den Ländern, die Definition von Fachkrankenhäusern vorzunehmen. Dabei sollte den Ländern klar gemacht werden, dass ein Fachkrankenhaus einerseits eine Spezialisierung des eigenen Leistungsportfolios und andererseits eine starke Konzentration in der Versorgungsregion auszeichnen. So sind nach Lesart des vdek die vielen Kliniken, die sich beispielsweise auf Knie- und Hüftgelenkprothetik spezialisiert haben, keine Fachkrankenhäuser.
Der Reform fehlt ein konsentiertes Zielbild, das von allen Beteiligten akzeptiert wird. Wenn die Länder ihre Verweigerungshaltung nicht aufgeben, droht die Umsetzung der Reform im Sand zu verlaufen. Hinzu kommt, dass weitere Kernbestandteile der Reform, etwa die Ambulantisierung über die Hybrid-DRG, die Vorhaltefinanzierung und die Personalvorgaben, nicht im Zusammenhang gedacht wurden. Die geplante Verschiebung des Zeitplans für die Vorhaltefinanzierung um ein Jahr zeigt eine weitere Unzugänglichkeit der Reform. Der lange Zeitplan der Reform droht von der Realität eingeholt zu werden. Das KHAG wird vermutlich nicht die letzte Korrektur des Reformvorhabens sein; die Zukunft der Reform bleibt ungewiss.











 Gesunde Lebenswelten – Ein Angebot der Ersatzkassen
Gesunde Lebenswelten – Ein Angebot der Ersatzkassen Landesbasisfallwerte 2026
Landesbasisfallwerte 2026 ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit
ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit Beitragsbemessungsgrenzen und Beitragssätze 2026
Beitragsbemessungsgrenzen und Beitragssätze 2026 Heilmittelversorgung – Verträge und Vergütungen
Heilmittelversorgung – Verträge und Vergütungen


