Die Fallpauschalenvergütung für Krankenhäuser hat mit der Ausgliederung der Pflegekosten einen erheblichen Schlag bekommen. Etwa 20 Prozent der Kosten werden nicht mehr fallbezogen über landeseinheitliche Preise, sondern tagesbezogen nach den tatsächlichen Kosten eines Krankenhauses finanziert. Zwei unterschiedliche Abrechnungen für ein und denselben Krankenhauspatienten verursachen hohes Streitpotenzial. Hinzu kommt, dass die neuen Pflegebudgets der Krankenhäuser das Problem des Pflegefachkräftemangels nicht lösen können.
Diagnosis Related Groups, kurz DRG, sind eigentlich kein System, sondern ein Instrument oder Werkzeug. DRG sind Teil eines Systems. Spricht man hierzulande vom DRG-System, so versteht man hierunter den Einsatz der DRG unter ganz bestimmten Rahmenbedingungen. Dabei wird übersehen, dass die Logik der DRG es erlaubt, diese sehr flexibel auszugestalten und anzuwenden.
Mit der DRG-Einführung wurde als Ziel festgeschrieben, dass die DRG Teil eines „lernenden Systems“ werden sollten. Lernende Systeme werden nicht uneingeschränkt positiv gesehen. Grund hierfür ist, dass in lernenden Systemen neues Wissen das Handeln der Beteiligten und damit das Gesamtsystem verändern. Beteiligte im DRG-System sind die Krankenhäuser und Krankenkassen sowie deren Verbände, aber auch der Gesetzgeber und die Länder. Das Institut für das Entgeltsystem im Krankenhaus (InEK) erstellt die DRG. Der Handlungsspielraum wird dem InEK durch die Selbstverwaltungspartner und zum Teil durch den Gesetzgeber vorgegeben. Fehlentwicklungen in der DRG-Finanzierung kann das InEK nur entgegenwirken, wenn es hierzu einen Auftrag erhalten hat.
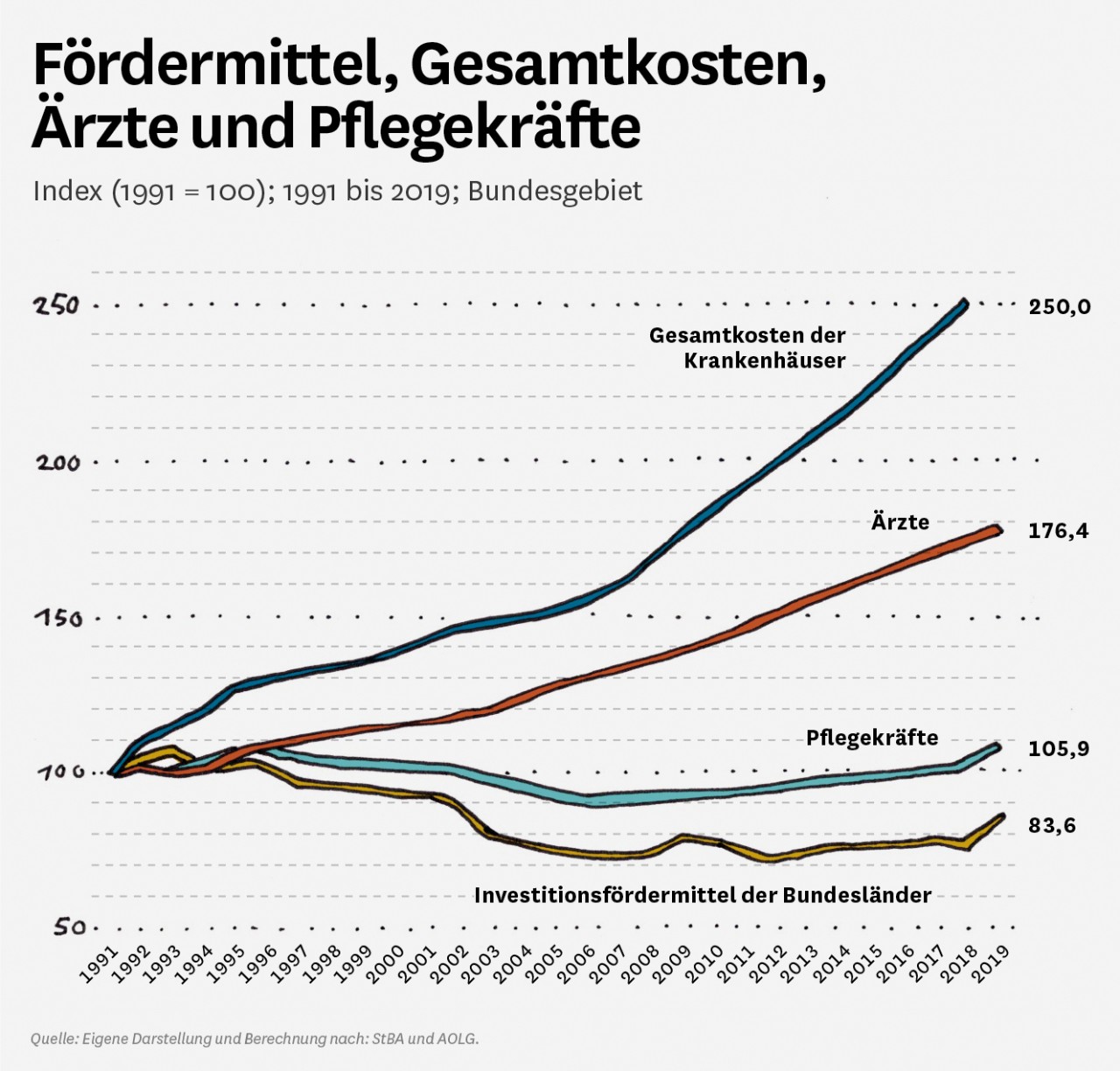
2003 wurde das DRG-System, zunächst noch optional, in den deutschen Krankenhäusern eingeführt. Mit der fallbezogenen Vergütung sollte die im internationalen Vergleich zu hohe Verweildauer gesenkt werden. Tatsächlich konnte diese fast halbiert werden. Damit standen in den Krankenhäusern viele Betten leer. Die Länder passten im Rahmen der Krankenhausplanung die Bettenkapazitäten nicht an. Die Krankenhäuser nutzten die freien Kapazitäten für die Behandlung weiterer Patienten. Die Fallzahlen stiegen seither kontinuierlich an. Die Krankenhäuser konnten durch den Fallzahlanstieg ihre fixen Kosten besser refinanzieren und machten Gewinne.
Länder lernen schnell
Die Länder haben in diesem lernenden System schnell bemerkt, dass die Krankenhäuser durch steigende Fallzahlen und Einsparungen in der Pflege, die den größten Kostenblock darstellt, hohe Gewinne erzielen können. Unter diesen Prämissen stört es weniger, wenn gleichzeitig die Investitionsquote reduziert wird. In vielen Gesetzen wurden den Krankenhäusern nach dem Gießkannenprinzip finanzielle Mittel zugesprochen. Danach wurden die Investitionsquoten weiter reduziert. Die DRG-Finanzierung war über- und die Investitionsfinanzierung unterfinanziert. Der ökonomische Druck der Krankenhäuser, die untereinander im Wettbewerb stehen, wurde immer größer. Das Leistungsgeschehen wurde zwangsläufig an finanziellen und nicht an Versorgungsgesichtspunkten ausgerichtet. Diese Fehlentwicklung hat wenig mit der Logik der DRG zu tun, sondern in erster Linie mit dem Investitionsverhalten der Länder, das eine passive Krankenhausplanung befördert hat.
Pflegeproblematik spitzt sich zu
Die Zahl der Pflegekräfte hielt der Entwicklung der Patientenzahlen nicht stand. Die Arbeitsbelastung in der Krankenpflege stieg kontinuierlich an. Die Ausfallzeiten wurden größer, und immer mehr Pflegekräfte kehrten den Krankenhäusern den Rücken. Die Situation im Bereich der Krankenpflege nahm Ausmaße an, die die Politik zum Handeln veranlasst hat. Daher wurde das Pflegebudget beschlossen, das seit 2020 greift. Seitdem haben allerdings nur die Streitigkeiten zwischen Krankenhäusern und Krankenkassen bei der Abrechnung und den Vertragsverhandlungen zugenommen. Verschiebebahnhöfe zwischen dem verbleibenden Fallpauschalenund dem neuen Pflegebudget sorgen täglich für mehr Zündstoff.
In der Vergangenheit hat es diverse Hilfsprogramme für die Pflege gegeben, die Milliarden gekostet, aber nicht zum Erfolg geführt haben. Daher fällt die Prognose erneut nüchtern aus. Spätestens 2025, wenn die ersten geburtenstarken Jahrgänge der Babyboomer das Rentenalter erreicht haben, werden die Pflegestellen nicht mehr in ausreichender Zahl be- oder nachbesetzt werden können. Gleichzeitig wird die Nachfrage nach Gesundheitsleistungen ansteigen. Alle Versuche, Pflegepersonal im Ausland anzuwerben, haben nicht zum erhofften Erfolg geführt. Anders ausgedrückt, die Zahl der Personalstellen fällt als Stellgröße zur Behebung des Pflegepersonalmangels aus. Dann ist nur noch ein Abwerben aus anderen Krankenhäusern oder anderen Bereichen wie der Altenpflege möglich. Letztlich wird es aber nicht besser. Stellgrößen sind spätestens dann nur noch die Leistungsmenge und -intensität. Dies bedeutet, dass das Fehlbelegungspotenzial in den Krankenhäusern abgebaut werden muss. Die Verminderung der Krankenhausfallzahl muss mit einer Ambulantisierung einhergehen. Beide Aspekte binden weniger Pflegepersonal und verschlechtern die Versorgungsqualität nicht, im Gegenteil. Hier liegt die Lösung, und nicht in einem illusorischen Wunschdenken, Pflegepersonal einzustellen, das es auf absehbare Zeit am Arbeitsmarkt nicht mehr geben wird.
DRG haben Rettungspotenzial
Das Pflegebudget kann nicht dazu beitragen, den Pflegepersonalmangel zu beheben. Das DRG-System hingegen kann so angepasst werden, dass es Anreize setzt, um die Problematik abzumildern. Die Ambulantisierung der DRG ist ein denkbarer Weg. Dann aber muss politisch entschieden werden, wer wann und wo ambulante Leistungen zu erbringen hat und wie diese zu vergüten sind. Auch dem Anreiz zur Fallzahlsteigerung kann begegnet werden, wenn die Preise im DRG differenziert werden. Krankenhäuser befinden sich in ländlichen und städtischen Regionen. Sie kommen in der Basis- und der Schwerpunktversorgung zum Einsatz oder sind als Fachkrankenhäuser spezialisiert. Damit haben sie unterschiedliche Vorhaltekosten und Leistungsmengen. Berücksichtigt man dies in der DRG-Kalkulation, so werden die Ungerechtigkeiten in der DRG-Vergütung beseitigt, die zum Fehlanreiz der Mengenausweitungen maßgeblich beigetragen haben. Eigentlich ganz einfach, wenn da nicht die unterschiedlichen Interessen der Beteiligten wären.
Weitere Artikel aus ersatzkasse magazin. 2. Ausgabe 2021
-
 Interview mit Dr. Ute Teichert, Vorsitzende des BVÖGD
Interview mit Dr. Ute Teichert, Vorsitzende des BVÖGD„Der Öffentliche Gesundheitsdienst hat neue Anerkennung erfahren“













 Gesunde Lebenswelten – Ein Angebot der Ersatzkassen
Gesunde Lebenswelten – Ein Angebot der Ersatzkassen Landesbasisfallwerte 2026
Landesbasisfallwerte 2026 ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit
ICF – Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit Beitragsbemessungsgrenzen und Beitragssätze 2026
Beitragsbemessungsgrenzen und Beitragssätze 2026 Heilmittelversorgung – Verträge und Vergütungen
Heilmittelversorgung – Verträge und Vergütungen


